
El paciente en la fase final. Medidas adicionales. Comunicación con el paciente. Sedación
>
45
– Aumentar la disponibilidad de todo el equipo e informar de los cambios (que pueden ser muy
rápidos) a la familia. Prevenir sobre la aparición de crisis y “baches” asistenciales (noches, fines
de semana), adelantándose a la aparición de agitación o disnea con recomendaciones concretas
(y por escrito) sobre qué hacer y a quién acudir, especialmente cuando el paciente se encuentra
en el domicilio. En estos casos, identificar y aportar el máximo apoyo al cuidador principal.
– Exponer a la familia la conveniencia de que el paciente permanezca despierto si no hay sufri-
miento intratable. El paciente es el protagonista de este proceso y si es su deseo, se le puede
ofrecer la oportunidad de despedirse sin que deba precipitarse la alteración de su conciencia.
Tampoco hay que rechazar las demandas de sedación, explicables en la tensión emocional que
la familia sufre.
3. TRANSICIÓN Y OBJETIVOS
A lo largo del tratamiento oncológico, la atención se ha centrado en los resultados de dicho tra-
tamiento (digamos la valoración objetiva de su eficacia) y su impacto sobre el paciente (toxicidad,
efectos adversos). Es la etapa del tratamiento con expectativas de curación o, al menos de mejora en
la expectativa de vida o en su calidad. Todas estas son atenciones que se engloban en el denominado
tratamiento de soporte. Cuando definitivamente la eficacia o tolerancia al tratamiento oncológico
pasan a un segundo plano (o se suspende), el cuidado del paciente adquiere todo su protagonismo.
Se habla entonces de cuidados paliativos (y la suma de estos y los anteriores se engloban bajo la
denominación, un tanto artificiosa pero habitual en el ámbito oncológico, de "cuidados continuos").
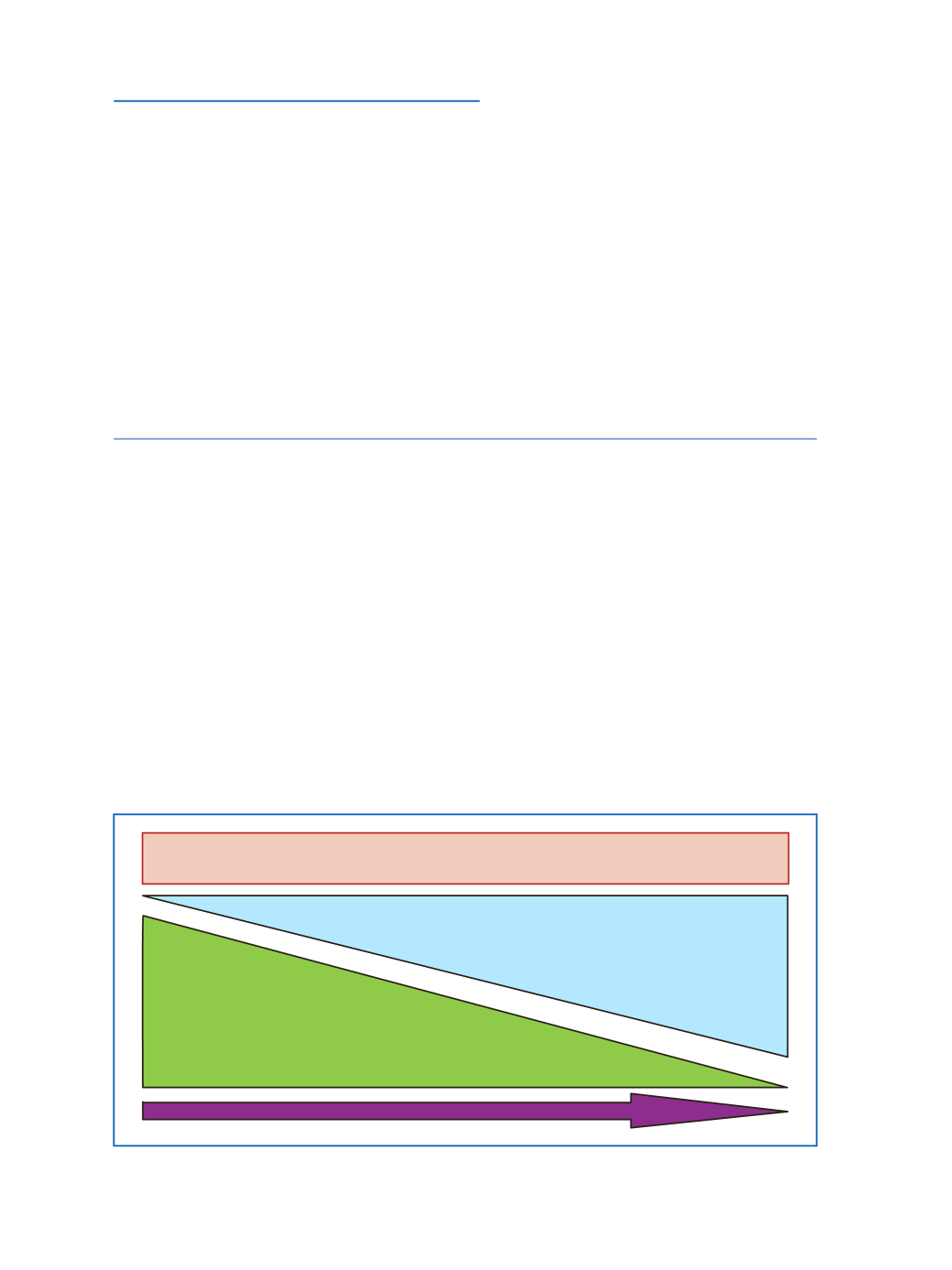
El objetivo es tan amplio y ambicioso que resulta imprescindible incorporar otros profesionales.
Y así, ya sea desde la primera etapa o en la denominada transición a la segunda, la presencia de en-
fermeras y otros médicos (incluido muy especialmente el de cabecera o de atención primaria) deben
colaborar en ofrecer apoyo y ayuda en las necesidades del enfermo. Incluso las más complejas en las
que deben intervenir profesionales con formación específica. Cómo articular o integrar el esfuerzo
de todos estos profesionales constituye un tema muy debatido en la actualidad, por el impacto eco-
nómico, social y profesional que significa (revisión de Hui, 2015) (Figura 2).
Atención integral y multidisciplinar
Atención centrada en el paciente y su
entorno familiar
Cuidados paliativos
Atención centrada en el binomio
enfermedad-tratamiento
Oncología médica/radioterápica
Cuidados de soporte
DIAGNÓSTICO
TRATAMIENTO
PROGRESIÓN
Cuidados continuos
Figura 2.
Definiciones y secuencia temporal.










